Tulehduksellisiin suolistosairauksiin (IBD) kuuluvat Crohnin tauti, haavainen paksusuolitulehdus ja luokittelematon koliitti
12.10.2021

Asiantuntija Kirsi Englund, ravitsemusterapeutti
IBD on lyhenne sanoista inflammatory bowel diseases. Termiä käytetään tulehduksellisista suolistosairauksista puhuttaessa. Tulehduksellisiin suolistosairauksiin kuuluvat Crohnin tauti, colitis ulcerosa eli haavainen paksusuolentulehdus sekä luokittelematon koliitti. IBD on länsimaissa jatkuvasti yleistyvä sairaus. Tässä tietopaketissa kerromme IBD:n eri tautimuodoista sekä siitä, miten niitä tulee hoitaa.
Kun kaipaat apua esimerkiksi suoliston, maksan tai muun vatsan alueen toimintahäiriöihin ja sairauksiin, kokeneet huippuasiantuntijamme ovat palveluksessasi.
Terveystalon gastroenterologian erikoislääkärit, gastroenterologisen kirurgian erikoislääkärit, ravitsemusterapeutit, gynegologian ja urologian spesialistit sekä muut ammattilaiset auttavat erilaisissa vatsavaivoissa.
Saat apua esimerkiksi ärtyvän suolen oireyhtymään, peräpukamien hoitoon sekä närästykseen. Vastaanotolle voi tulla ilman lääkärin lähetettä.
Sisällysluettelo
- Mikä on IBD?
- Crohnin tauti
- Mistä Crohnin tauti johtuu?
- Crohnin tauti – hoito
- Crohnin tauti – ruokavalio
- Colitis ulcerosa eli haavainen paksusuolentulehdus
- Colitis ulcerosa – oireet
- Mistä haavainen paksusuolentulehdus johtuu?
- Haavainen paksusuolentulehdus – hoito
- Luokittelematon koliitti
- IBD – milloin lääkäriin?
Mikä on IBD?
IBD on lyhenne sanoista inflammatory bowel diseases. Sitä käytetään tulehduksellisista suolistosairauksista puhuttaessa. Kroonisiin tulehduksellisiin suolistosairauksiin luetaan Crohnin tauti ja colitis ulcerosa eli haavainen paksusuolentulehdus. Myös luokittelematon koliitti lasketaan IBD:n piiriin (IBDU). Siinä on piirteitä sekä Crohnin taudista että haavaisesta paksusuolentulehduksesta. Tulehduksellisissa suolistosairauksissa on tyypillistä krooninen maha-suolikanavan tulehdus ja oireettomien ja oireisten kausien vaihtelu. Sairauksiin liittyy myös suoliston ulkopuolisia oireita.
IBD-diagnoosin saa yhä useampi suomalainen: Suomessa on lähes 58 000 IBD-diagnosoitua, ja joka vuosi diagnoosin saa noin 2500 suomalaista. IBD-diagnoosin saaneista noin kahdella kolmesta on haavainen paksusuolentulehdus ja yhdellä kolmesta Crohnin tauti. Luokittelematon koliitti on harvinaisempi, ja sitä esiintyy vain noin joka kymmenennellä IBD-diagnoosin saaneista. IBD voi alkaa oireilla minkä ikäisenä tahansa. Yleisimmin IBD alkaa kuitenkin oireilla 20–35-vuotiailla.
Syitä IBD:n takana ei osata juuri nimetä. Niin ympäristötekijöillä kuin tietyillä geeneillä on huomattu olevan yhteyksiä sairauden puhkeamiseen. Myös alhaiset D-vitamiinitasot on yhdistetty alttiuteen sairastua IBD:hen, mutta se, onko kyseessä syy sairauteen vai seuraus sairastumisesta, on vielä epäselvää. IBD on yleisempi länsimaissa, ja tästä syystä esimerkiksi ruokavalio, antibioottien käyttö sekä hygieniataso ovat olleet tarkastelun kohteena taudinkuvaa ja sen puhkeamista tutkittaessa.
Tiesitkö? Maailman IBD-päivää vietetään aina 19. toukokuuta.
Crohnin tauti
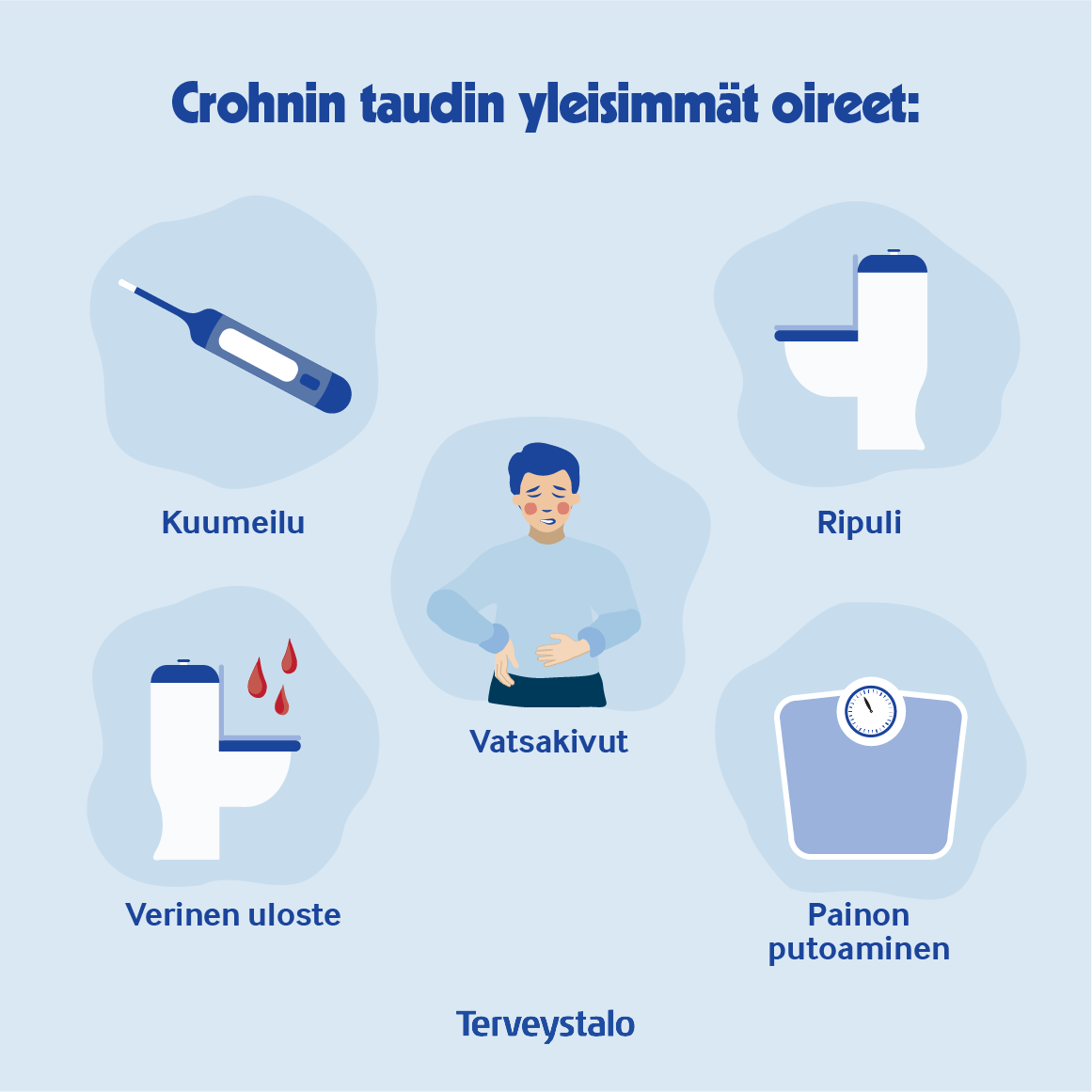
Crohnin taudin yleisimmät oireet ovat:
- vatsakivut
- ripuli
- verinen uloste
- kuumeilu
- painon putoaminen
Crohnin taudin oireita voivat olla myös aftat suussa. Lisäksi peräaukon alueen fistelit, märkäpaiseet tai haavat ovat mahdollisia.
Vatsakivut voivat esiintyä eri alueilla, mutta tyypillisin kipupiste on oikealla puolella alavatsassa, sillä ohutsuolen ja paksusuolen välinen alue osuu siihen kohtaan vatsasta.
Muita Crohnin taudille sopivia oireita ovat pahoinvointi ja oksentaminen, väsymys sekä nivelsäryt ja muut kivut. Joissain tapauksissa voi esiintyä myös silmien särkyä ja valonarkuutta.
Oireet ovat yksilöllisiä ja ne voivat riippua tulehduksen laajuudesta, vaikeusasteesta ja paikasta.
Mistä Crohnin tauti johtuu?
Crohnin tautiin sairastuneiden suoliston puolustusjärjestelmä reagoi tavanomaista pidempään ja voimakkaammin ulkoisen ärsykkeen aiheuttamaan tulehdukseen. Crohnin taudille ei toistaiseksi ole tiedossa selkeää syytä. Tauti on yhtä yleinen miehillä ja naisilla, ja alkaa usein nuorilla aikuisilla, noin 20–35-vuotiailla. Lapsuusiässä Crohnin tauti puhkeaa yleensä noin 12-vuotiaana. Diagnooseja tehdään jatkuvasti yhä nuoremmille lapsille, ja sairaus ilmenee koko ajan useammalla nuorella.
On huomattu, että Crohnin tauti on osin perinnöllinen. Perintötekijöiden lisäksi myös joillain ympäristötekijöillä on huomattu olevan vaikutusta Crohnin taudin puhkeamiselle. Erityisesti länsimaissa Crohnin tauti on yleistynyt voimakkaasti samalla kuin elinolosuhteet ja elintavat ovat muuttuneet. Tätä yhteyttä on perusteltu esimerkiksi liiallisella hygieniatasolla sekä erilaisilla ravintotekijöillä. Sairautta ei kuitenkaan ole pystytty yhdistämään mihinkään tiettyihin ruoka-aineisiin, eikä tautia ole mahdollista parantaa ruokavaliolla. Stressin on todettu lisäävän Crohnin taudin oireita, mutta se ei suoranaisesti aiheuta sairautta. Myös bakteerien ja virusten osaa Crohnin taudin puhkeamiselle on selvitetty, mutta näitä ei ole pystytty yhdistämään sairauteen.
Yksi selvästi Crohnin taudille altistava sekä taudinkuvaa pahentava tekijä on tupakointi. Tupakoitsijoiden riski sairastua Crohnin tautiin on suurempi kuin savuttomilla. Monesti tauti on myös vaikeampi tupakoitsijoilla kuin niillä, jotka eivät tupakoi.
Crohnin tauti – hoito
Crohnin taudin ensisijainen hoitomuoto on lääkitys. Sen avulla pyritään estämään taudin aktiivivaiheen puhkeaminen tai rauhoittaa jo puhjennut oireilu. Lääkitys tulee aina sopia lääkärin kanssa. Ohjeistus sopivalle lääkkeelle ja sen annostukselle saadaan lääkärin konsultoitua ja tutkittua tilannetta. Tämä on aina yksilöllistä ja riippuu taudinkuvasta. Taudin hoito tehostetaan herkästi oireiden ilmestyttyä. Lääkehoitoa ei saa muuttaa tai lopettaa ilman, että on konsultoinut ensin hoitavaa lääkäriä. Crohnin taudille tehokkaat lääkevalmisteet ovat kortisonit, solunsalpaajat ja biologiset lääkkeet. Lääkehoitoa tulee jatkaa myös oireettomina aikoina, sillä se vähentää mahdollisten seuraavien aktiivivaiheiden syntymistä sekä syöpäriskiä.
Crohnin tautia sairastavaa voidaan joutua myös leikkaamaan, esimerkiksi, jos lääkehoito ei tehoa. Tauti ei kuitenkaan parane leikkauksen myötä, vaan tällä voidaan pyrkiä hoitamaan mahdollisia taudin aiheuttamia komplikaatioita. Tyypillisesti leikkauksessa poistetaan sairas tai oireileva osa suolta. Näitä ovat esimerkiksi suolen ahtauma ja fisteli. Leikkaukselle on perusteita myös silloin, jos tulehtuneiden suolenosien väliin ilmestyy märkäpaise, ilmenee vaikeaa verenvuotoa, tai jos suoli puhkeaa. Myös mahdolliset solumuutokset selvitetään yleensä leikkauksella.
Leikkaushoito on Crohnin taudissa melko yleistä. Noin neljäsosa sairastavista leikataan viiden vuoden sisään, ja noin puolet pidemmällä aikavälillä. Leikkaus pyritään tekemään tähystämällä, mutta myös avoleikkaus on jossain tapauksissa tarpeen.
Crohnin tauti – ruokavalio
Crohnin tautia ei voi hoitaa ruokavaliolla. Monipuolinen ja ravintorikas ruokavalio auttaa kuitenkin yleisen hyvinvoinnin ja ravitsemustilan ylläpitämisessä, mikä useilla potilailla heikkenee. Crohnin taudin ei olla myöskään todettu aiheutuvan jonkin ruoka-aineen tai ruokavalion johdosta.Hyvän ravitsemustilan ylläpitäminen on tärkää lääkehoidon ja mahdollisen leikkaushoidon rinnalla.
Ruokavaliomuutosten suhteen on aina tärkeää konsultoida asiantuntevaa ravitsemusterapeuttia tai lääkäriä. Toiminnallisia vatsaoireita, kuten ripulia, ummetusta tai ilmavaivoja voidaan usein helpottaa yksilöllisillä ruokavalinnoilla.
Colitis ulcerosa eli haavainen paksusuolentulehdus
Haavainen paksusuolentulehdus tai krooninen koliitti on yleisin IBD:n sairauksista. Se sijaitsee yleensä paksu- ja peräsuolen alueilla. Tauti alkaa lähes poikkeuksetta peräsuolesta, jonne on iskenyt tulehdus. Tulehdus voi olla joko ainoastaan peräsuolen alueella, jolloin sitä nimitetään proktiitiksi, tai koko paksusuolessa, jolloin sitä kutsutaan totaalikoliitiksi. Vaikka tauti olisi ensin ollut vain peräsuolessa, voi se levitä myöhemmin paksusuoleen. Sairauden hoitomuotoina ovat lääkitys ja tarvittaessa leikkaushoito.
Colitis ulcerosa – oireet
Oireet alkavat yleensä vähitellen. Oireiluiden välillä voi olla pitkiäkin aikoja, kuten viikkoja tai jopa kuukausia.
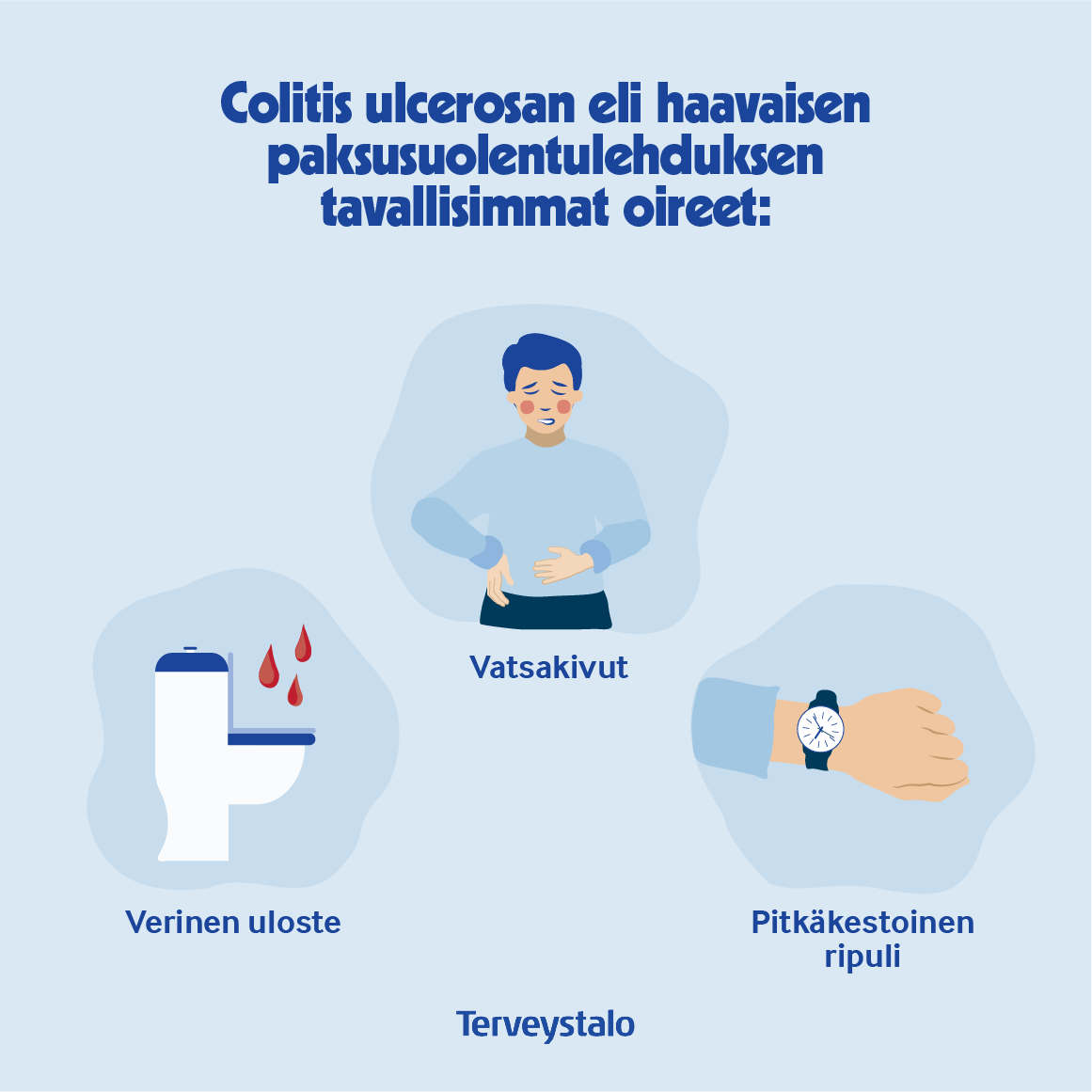
Tavallisimmat oireet ovat:
- vatsakivut (usein kouristavia kipuja)
- verinen uloste
- pitkäkestoinen ripuli
Colitis ulcerosan muita mahdollisia oireita ovat anemia, väsymys ja joissain tapauksissa myös kuumeilu.
Mistä haavainen paksusuolentulehdus johtuu?
Kuten Crohnin taudissa, myös haavaisessa paksusuolentulehduksessa syyt ovat tuntemattomia. Tauti on jokseenkin perinnöllinen, ja noin 10–20 prosenttia sairastuneiden lapsista kärsii myös taudista. Molempien vanhempien sairastaessa lapselle periytymisen riski on noin 30–50 prosenttia. Periytyvyyden lisäksi myös ympäristötekijöillä voi olla vaikutusta, samoin kuin ravintotekijöillä. Erilaisia ruoka-aineita on yhdistetty suolisto-oireisiin, mutta suoraa syy-seuraus-suhdetta ei ole voitu todistaa. Sairaus voi puhjeta missä tahansa iässä. Tavallisimmin oireilu alkaa nuorilla aikuisilla, yleisimmin noin 15–35-vuotiailla.
Haavainen paksusuolentulehdus – hoito
Kuten Crohnin taudissa, myös haavaisessa paksusuolentulehduksessa lääkehoidolla on keskeinen rooli. Lääkitys tulee aina keskustella lääkärin kanssa läpi, eikä lääkitystä tule aloittaa, muuttaa tai lopettaa ilman, että on ensin konsultoinut hoitavaa lääkäriä. Lääkitystä tulee jatkaa myös oireettomina kausina. Tällöin lääkitys ennaltaehkäisee mahdollisia seuraavia oireiluja ja pienentää syöpäriskiä.
On tärkeää huomioida, että monet tavalliset tulehduskipulääkkeet voivat olla haitaksi sairaudelle. Näitä ovat esimerkiksi ibuprofeiinia ja ketoprofeiinia sisältävät lääkkeet. Ne voivat pahentaa oireilua ja lisätä taipumusta verenvuotoon. Reseptittömistä tulehduskipulääkkeistä parasetamoli on turvallinen kipuun ja kuumeeseen.
Leikkaushoitoon voidaan joutua turvautumaan, jos lääkehoito ei auta tarpeeksi tehokkaasti. Leikkauksessa poistetaan tyypillisesti koko paksu- ja peräsuoli. Ohutsuolesta rakennetaan suolisäiliö, jonka avulla onnistutaan säilyttämään peräaukko. Myös ohutsuoliavanne on mahdollinen. Leikkaukseen voi johtaa myös äkillinen ja vaikea tulehdus, suolen laajentuma tai puhkeaminen, voimakas verenvuoto tai solumuutokset. Leikkaushoito on kuitenkin harvinaista, vain noin 5-10 prosenttia joutuu sairauden puhjettua leikkaukseen. Myöhemmin leikkaushoitoa voi tarvita useampi, noin kolmannes sairastuneista.
Haavaiseen paksusuolitulehdukseen liittyy lisääntynyt paksusuolisyövän riski. Tämän takia on tärkeää, että sairastunut käy säännöllisesti lääkärin kontrolleissa ja hoitaa tautia lääkityksellä. Nämä ehkäisevät syövän kehittymistä. Paksusuolen alueen sairauksissa käytetään ennaltaehkäisevänä toimena paksusuolen säännöllistä tähystystä.
Rauhallisessa eli remissiovaiheessa useimmat voivat syödä tavallisesti eli ravitsemussuositusten mukaista monipuolista ruokaa. Tavoitteena on monipuolinen ja tasapainoinen tulehdusta vähentävä ruokavalio. Sairauden aktivoituessa ruokavaliota muutetaan yksilöllisten tarpeiden mukaan. Sairauteen voi liittyä myös ärtyvän suolen oireita, jotka eivät häviä rauhallisessakaan vaiheessa. Ärtyvän suolen hoitoon tarkoitetusta ruokavaliosta voi olla tällöin apua vatsavaivojen lievittämisessä. Ravitsemusterapeutti auttaa sinulle sopivan ruokavalion koostamisessa.
Luokittelematon koliitti
IBD:n alkuvaiheessa ei aina ole mahdollista erottaa Crohnin tautia ja haavaista paksusuolentulehdusta. Tällöin puhutaan luokittelemattomasta koliitista. Osa luokittelemattomista koliiteista osoittautuu ajan saatossa Crohnin taudiksi. Luokittelemattomassa koliitissa on myös tarve lääkehoidolle.
IBD – milloin lääkäriin?
Jos sinulla ilmenee tulehduksellisiin suolistosairauksiin viittaavia oireita, on hyvä konsultoida lääkäriä matalalla kynnyksellä. Tulehduksellinen suolistosairaus diagnosoidaan aina tähystystutkimuksella ja koepalojen avulla. Aluksi oireita tutkitaan kuitenkin verikokeiden ja ulostenäytteen avulla.
Sinua saattavat kiinnostaa myös seuraavat tietopaketit:

ravitsemusterapeutti
Asiantuntijana tässä artikkelissa toimi ravitsemusterapeutti Kirsi Englund.
